для врачей при поддержке ведущих
медицинских вузов Санкт-Петербурга
образовательнный
портал для врачей
Жалобы и анамнез заболевания: 49-летняя женщина жалуется на постоянные боли в пояснице, которые начались пять месяцев назад после падения на лед на работе. Состояние ухудшилось, когда школьный автобус, на котором она работает, врезался в дорожный объект, что вызвало мгновенную боль. Боль первоначально была двусторонней в нижней части спины, но в дальнейшем прогрессировала с двусторонним вовлечением ягодиц, и теперь иррадиирует вниз в правую ногу до щиколотки и ассоциируется с парестезией и мышечной слабостью, часто с болью, сопровождающейся покалыванием и судорожными сокращениями в мышцах ног. Эти симптомы постоянны, пробуждают ее ночью, составляют 10/10 по шкале самооценки боли и усугубляются стоянием и жарой. Симптомы облегчаются сидя и лежа. В настоящее время пациентка не может выполнять обязанности контролера автобуса и не работает.
Анамнез жизни: Семейный анамнез пациентки значим для ХСН (диагноз поставлен в декабре 2013), ГЭРБ и ожирения, леченного желудочным шунтированием в августе 2004. Другие операции включают дилатацию и кюретаж матки в 1985 году и тонзиллэктомию в 2001 году. Также она была госпитализирована по поводу пневмонии в марте 2013 и периферического отека в 2014. Она отрицает курение, алкоголь и незаконное злоупотребление наркотиками. Она не имеет известной аллергии, связанной с лекарственными препаратами. В настоящее время она принимает лортаб 10 мг/325 мг три раза в день, что снижает ее боль до 4/10. Для лечения ХСН в настоящее время она принимает метопролол, лозартан и амлодипин.
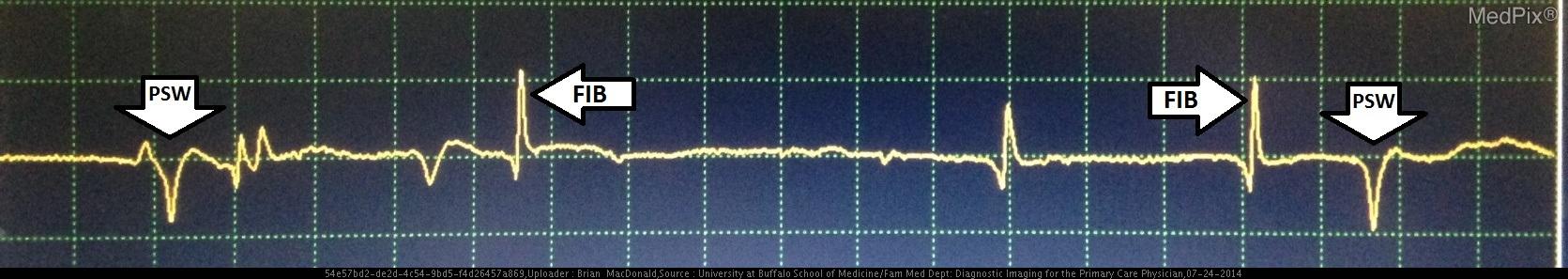
Данные объективного обследования: Все показатели были стабильными и в пределах нормы. Двусторонний отек нижней конечности 1+. Глубокие сухожильные рефлексы в надколеннике, ахилловом сухожилии и верхних конечностях были 2+. Пациентка адекватно выполняла спортивную ходьбу и могла приседать с легкой болью до 135 градусов. При выполнении физической работы наблюдается усиление боли в спине при левом боковом наклоне, сгибании и разгибании. Боль иррадиирует вниз по правой ноге до щиколотки. Правый боковой наклон вызвал более мягкую боль в спине, иррадиирующую вниз по правой ноге до щиколотки. Был проведен тест на подъем прямой ноги и пассивное поднятие левой ноги до 61 градуса, в то время как правая нога была поднята только до 49 градусов со значительной болью. Альгометрия показала гипералгезию в левой и правой околопозвоночной области шириной два и четыре пальца соответственно от средней линии на L4. При проведении электромиографии на передней большеберцовой мышце зарегистрированы многочисленные фибрилляции и положительные острые волны, которые являются признаками радикулопатии S1 (1+2). Отмечена острая радикулопатия L5.
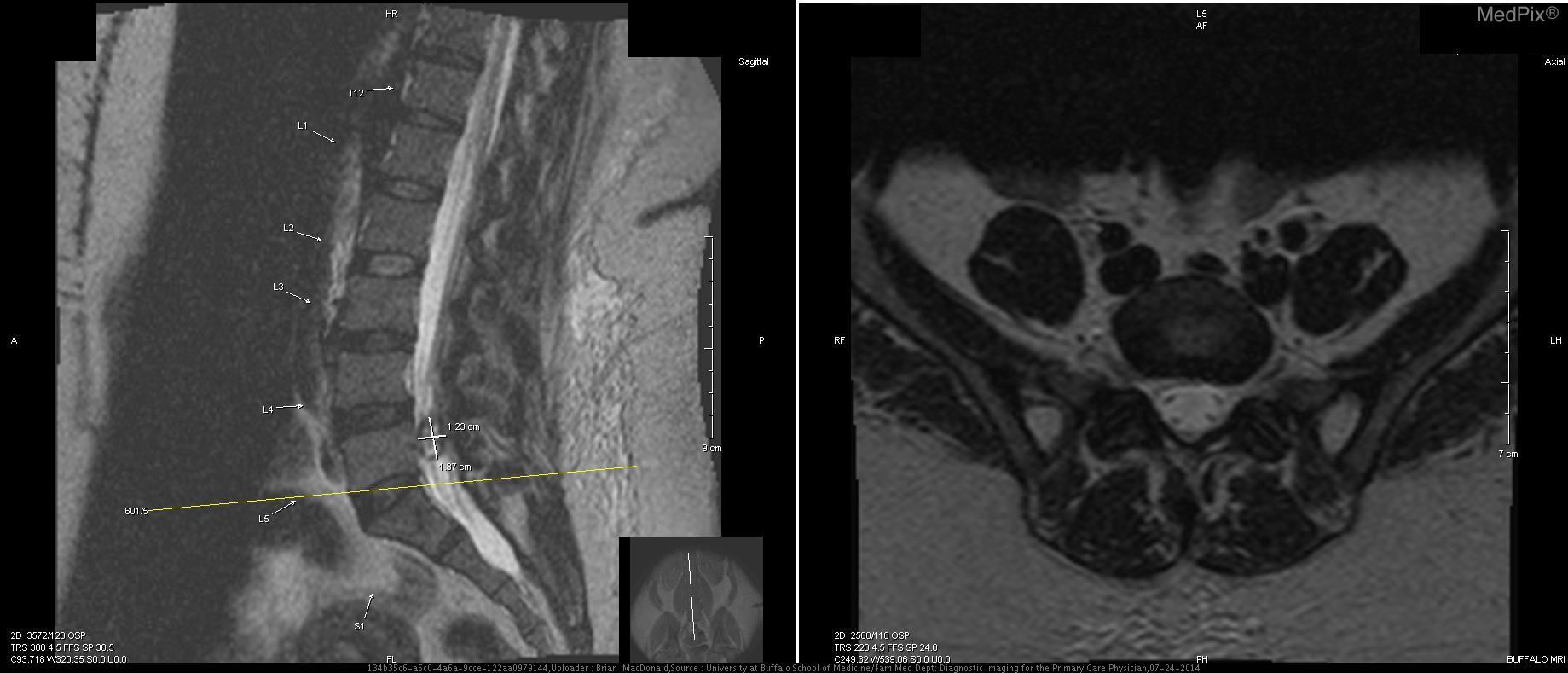
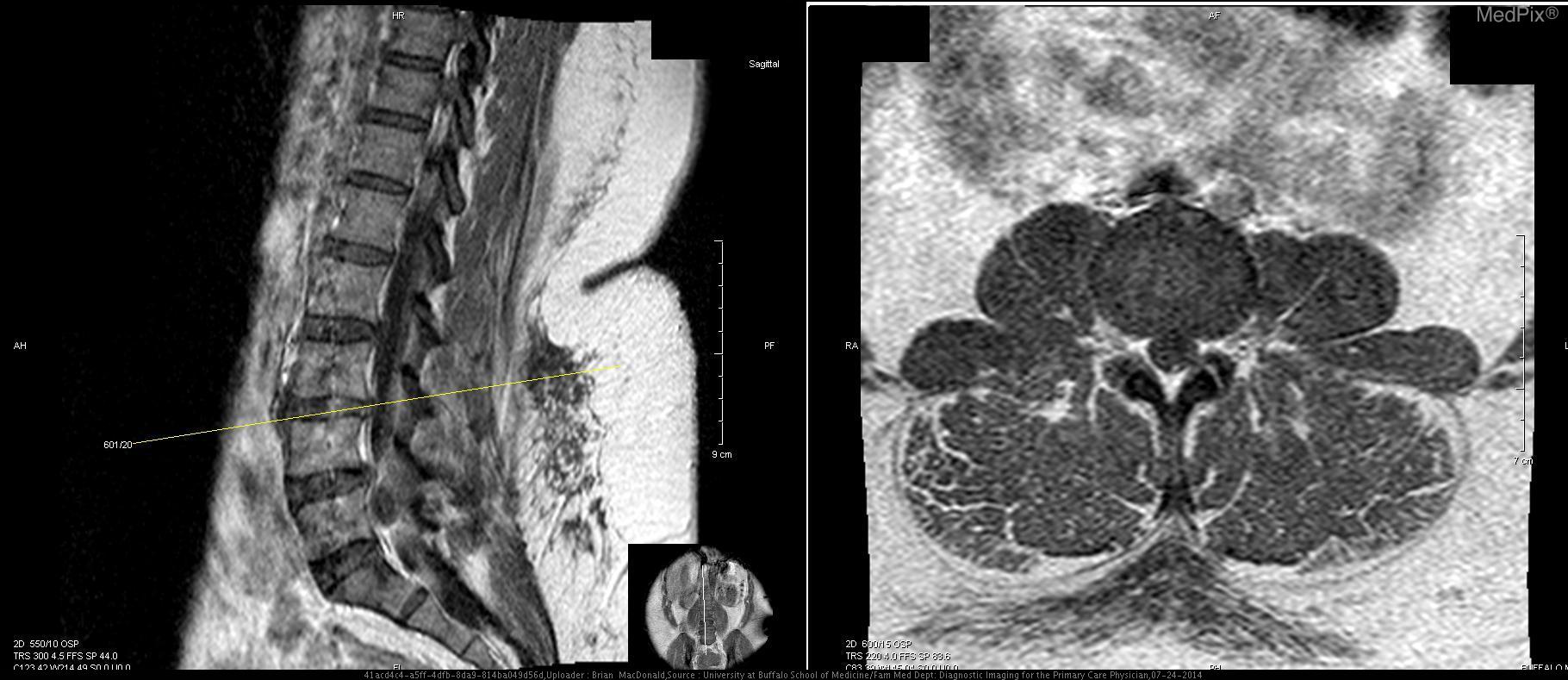
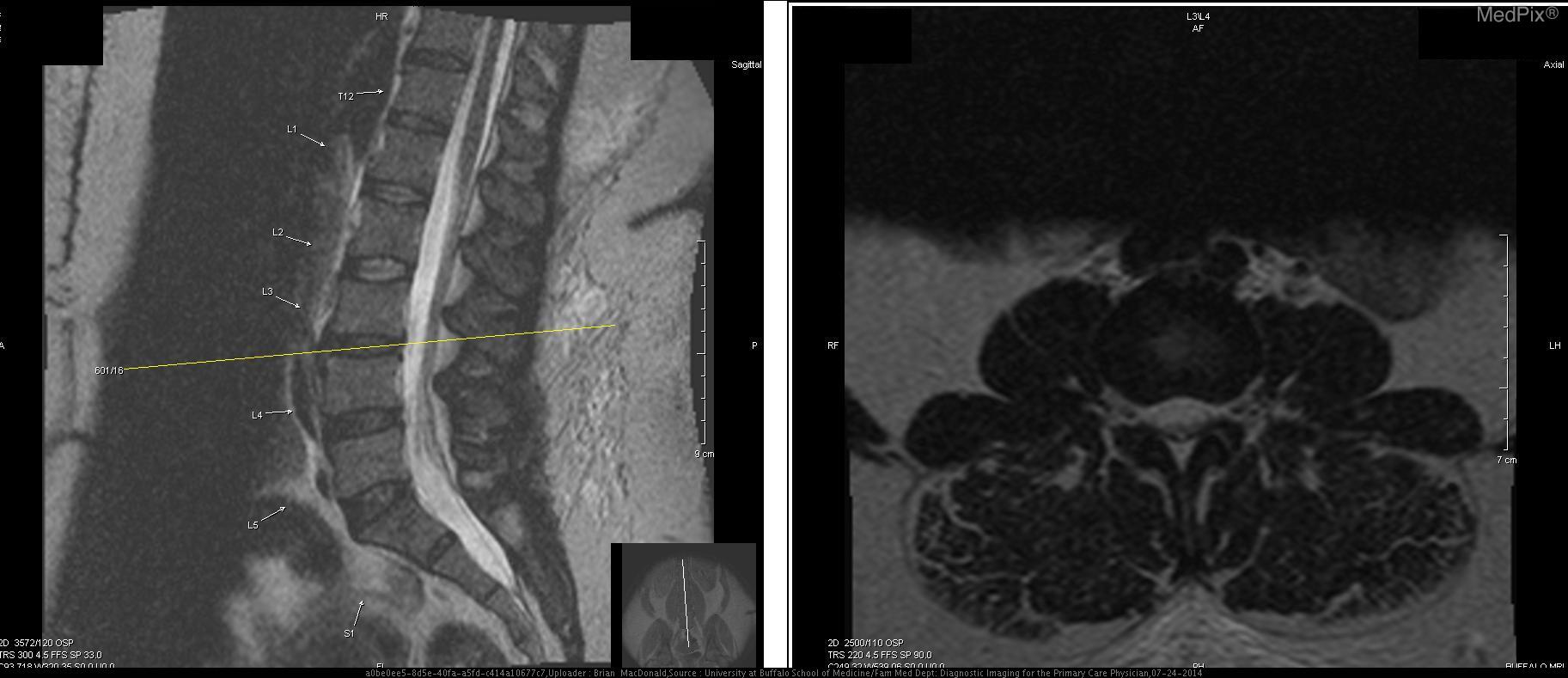
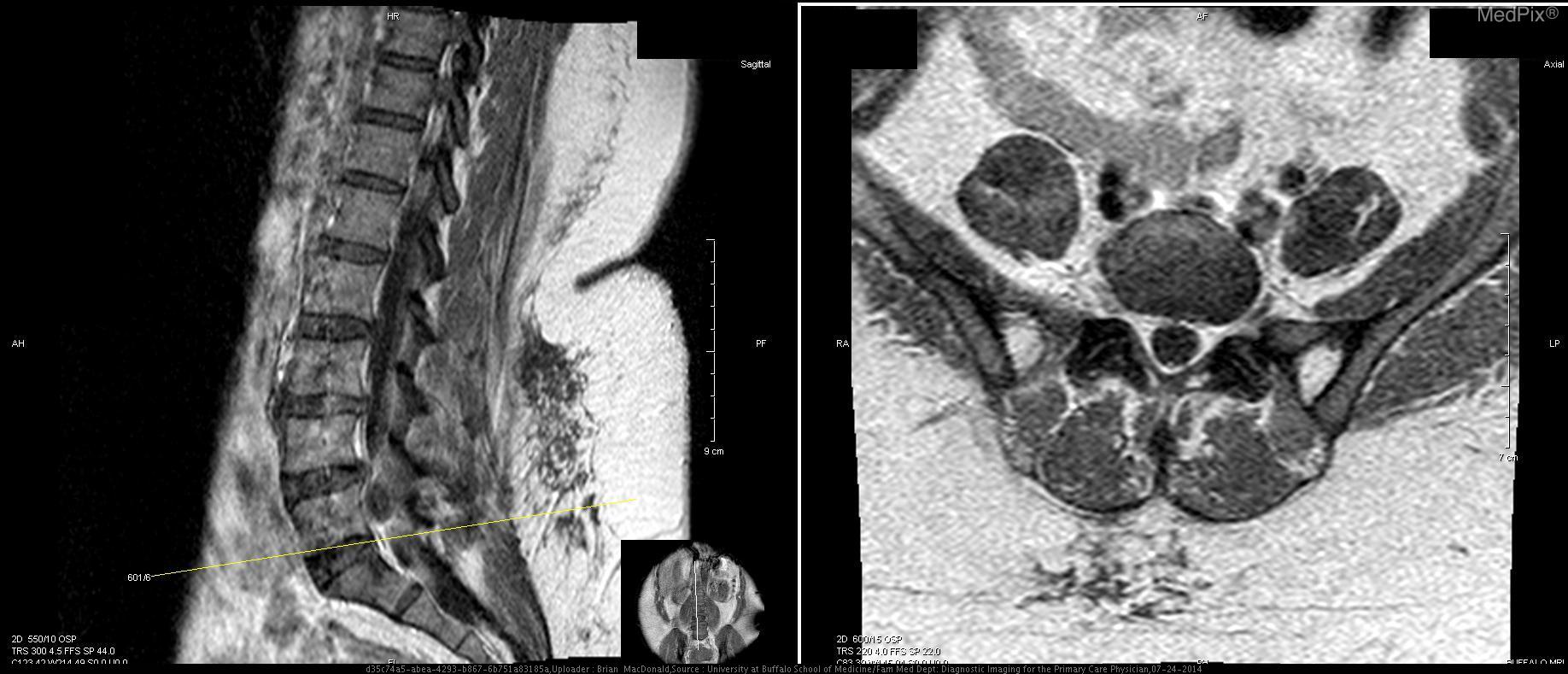
Данные МРТ: Выпячивания диска не обнаружены на уровне T12-L1, L1-L2, или L2-L3. Легкое выпячивание диска отмечено на уровне L3-L4 (Т1 с контрастом, Т2 без контраста; 3+4). Двусторонняя фасеточная артропатия наблюдается на L4-L5, а также при десикации диска (5+6). Справа на уровне L4-L5 фасеточный сустав и поражение 1,8 х 1,2 см справа от позвоночного канала (7). Это поражение распространяется ниже и сдавливает правые нервные корешки L5 и S1. Основываясь на анатомическом положении, сигнале T2 взвешенного изображения МРТ, и отсутствии контрастного усиления, это большой фасеточный сустав. Сигнал от этого поражения гипоинтенсивный относительно межпозвоночного диска на T1-взвешенном изображении, что указывает на то, что это не грыжа межпозвоночного диска (8). На нижнем прилегающем уровне позвонков (L5-S1) отсутствуют другие значительные поражения, которые могли бы объяснить симптомы и результаты обследования этой пациентки (9+10).
Дифференциальная диагностика: Жалобы пациентки и результаты физикального исследования соответствуют радикулопатии правых нервных корешков L5-S1, а визуализация выявила дорсолатеральное экстрадуральное образование позвоночного канала. Дифференциальный диагноз включает выпячивание/протрузию межпозвоночного диска, периневральную кисту, арахноидальную кисту, нейрофиброму с кистозной дегенерацией и первичное или вторичное новообразование (1). Все это потенциально может оказать масс-эффект на нервные корешки L5-S1 и вызвать тяжелую радикулопатию у этой пациентки. Из визуализации снимков и истории болезни было очевидно, что это киста фасеточного сустава, и другие поражения могут быть исключены. Поражение составило 1,8 х 1,2 см, и было обнаружено на правой стороне L4-L5, которая имела признаки артропатии, и повреждение сустава считается инициирующим фактором в развитии кисты фасеточного сустава.
Диагноз: Киста фасеточного сустава (синовиальная киста).
Лечение и последующее наблюдение: Ламинотомия и резекция кисты фасеточного сустава были запланированы с последующей хиропрактикой, нейрохирургией и наблюдением врача первичной помощи. Прогноз отличный, учитывая отсутствие других значительных поражений. Пациентка получила декомпрессионное лечение (флексия-дистракция) в нижней части спины. Это помогло облегчить боль. Тем не менее, радикулопатия в данный момент присутствует в правой нижней конечности. Было запланировано нейрохирургическое лечение поясничного отдела позвоночника.
Обсуждение: Визуализация снимков показала образование 1,8 х 1,2 см, происходящее из правого фасеточного сустава L4-L5. Это поражение было заполнено жидкостью, что подтверждается гиперинтенсивным сигналом на Т2 взвешенном изображении МРТ, и это соответствует вероятному сигналу от синовиальной жидкости. Уровень L4-L5 — наиболее распространенное место кисты фасеточных суставов (1). Сигнал жидкости не был однородным, что характерно для кист фасеточных суставов при кальцификации или присутствии газа (2). У этой пациентки отмечалась десикация и выпячивание диска на уровне L4-L5 легкой степени, что не вызывало радикулопатии. Кроме того, киста не связана с этим диском. Кроме того, ее сигнал не соответствовал сигналу диска L4-L5. Сигнал внутренней части кисты был гиперинтенсивным относительно сигнала диска на T2-взвешенном изображении, что указывает на высокое содержание жидкости (снимок 8). Эти данные исключили грыжу межпозвоночного диска, даже секвестрированный тип. Нейрофиброма с кистозной дегенерацией также маловероятна. Эти поражения могут быть связаны с нейрофиброматозом типа 1, которого у пациентки нет, и чаще всего встречаются в шейном отделе позвоночника (3). Эти поражения содержат жидкость, но возникают в результате доброкачественной трансформации клеток оболочек периферических нервов. Поражение у этой пациентки связано с фасеточным суставом. Кроме того, эти поражения часто бывают множественными и демонстрируют гетерогенное контрастное усиление при МР-визуализации. Одиночное поражение пациентки контрастно не усиливается и не имеет значительных клеточных компонентов (8). Гипоинтенсивность в центре на T2-взвешенном изображении, «симптом мишени», из-за коллагенового материала в центре нейрофибром также отсутствует при визуализации снимков пациентки (4). Первичное или вторичное новообразование у этой пациентки было маловероятным. Высокое кровоснабжение из-за агрессивного роста новообразования, вероятно, приведет к контрастному усилению этого поражения. Кроме того, вероятен высокий уровень клеточности. Новообразования будут высоко позитивными на ПЭТ из-за их высокого метаболизма, и этот метод может быть использован, но в данном случае в нем не было необходимости. Остальные возможные диагнозы: периневральная киста, паутинная киста и киста фасеточного сустава. Периневральная киста, или киста Тарлова, возникает исключительно в крестцовом отделе позвоночника, и может быть экстрадуральной или интрадуральной (5). Эти кисты часто многочисленны, происходят из задних корешков спинного мозга, с которыми поражение пациентки не связано. Сигнал от жидкости в этих кистах идентичен ликвору на МРТ T1 и T2, и жидкость не вырабатывается de novo клетками, выстилающими внутреннюю часть кисты, в отличие от кист фасеточных суставов, синовиальная оболочка которых генерирует жидкость. Патогномоничная гистологическая находка периневральных кист — это нервные волокна в их стенках. Периневральные кисты также связаны с нарушениями соединительной ткани, которых у пациентки нет (6). Арахноидальные кисты, как и периневральные кисты, получают свою жидкость из ликвора, и поэтому дают идентичный сигнал на МРТ (7). Эти две кисты очень трудно отличить друг от друга (8). Эти кисты не усиливаются при контрастировании на МРТ, и большинство из них находятся в грудном отделе позвоночника, а не в поясничной области. Сигнал неоднородной жидкости в очаге поражения пациентки и анатомическое положение не совпадают с паутинной кистой. Учитывая анатомическое положение на L4-L5, ассоциацию с фасеточным суставом с очевидными дегенеративными изменениями, отсутствие контрастного усиления, и сигнала жидкости внутренней части на Т2-взвешенном изображении, этот случай является хрестоматийным примером кисты фасеточного сустава с тяжелыми симптомами. Только гистопатологические исследования, выявляющие синовиальные клетки, выстилающие внутреннюю часть, макрофаги и микрокальцификацию, могли дополнительно подтвердить этот диагноз, но не считались необходимыми до лечения (1). Это неоспоримо дифференцировало бы кисту фасеточного сустава от периневральной или арахноидной кисты. Наша пациентка — отличный случай, иллюстрирующий кисту фасеточного сустава с тяжелой симптоматикой. Хотя кисты фасеточных суставов редко бывают симптоматическими, тем не менее, они могут вызывать тяжелую заболеваемость и инвалидизацию. Использование МРТ имеет важное значение для их правильной диагностики и надлежащего лечения.
Источник: https://medpix.nlm.nih.gov/case?id=7e3b3746-62a4-4285-84b8-b0cbaa62a350
2. ЭМГ:
3. МРТ-Т1ВИ, аксиальная проекция:

4. МРТ-Т2ВИ, аксиальная проекция:
5. МРТ-Т1ВИ, аксиальная проекция:
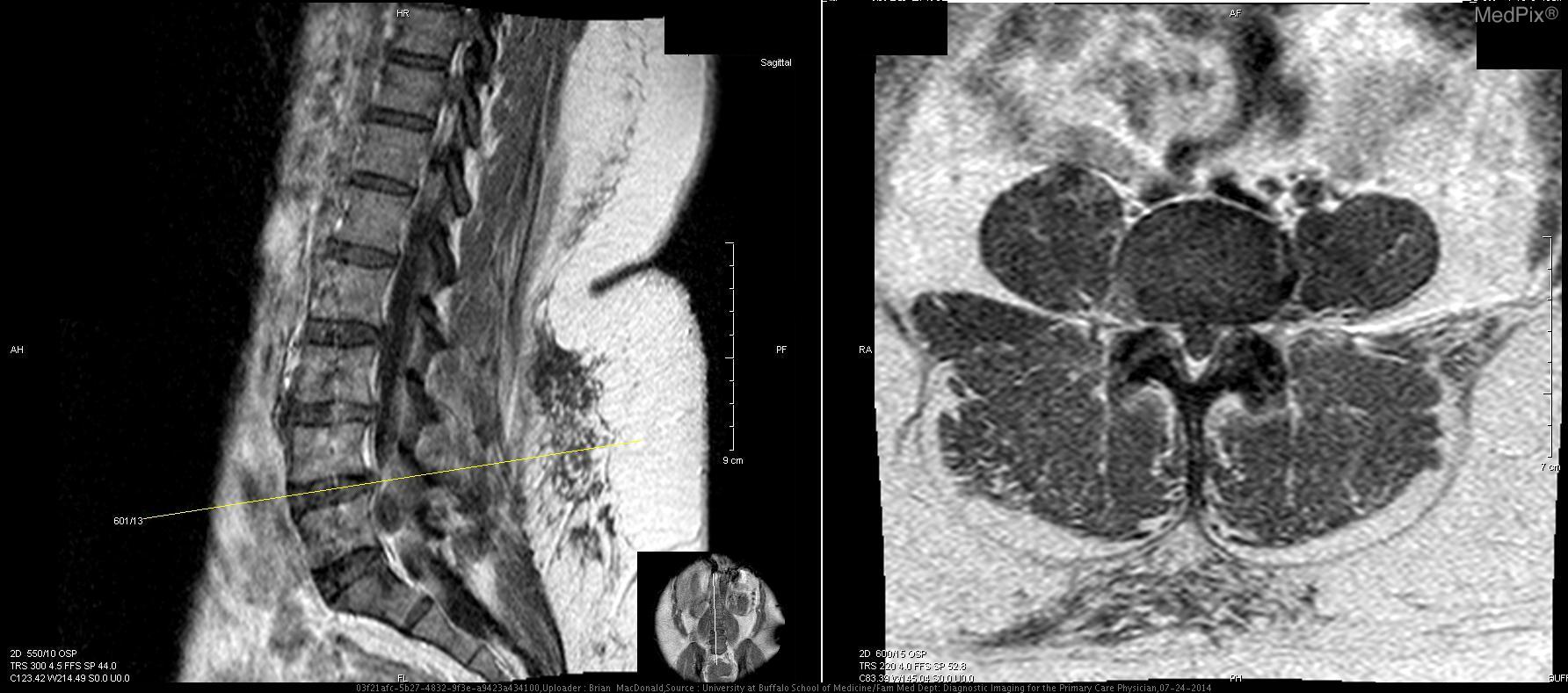
6. МРТ-Т2:
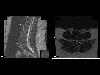
7. МРТ-Т2ВИ, аксиальная проекция:
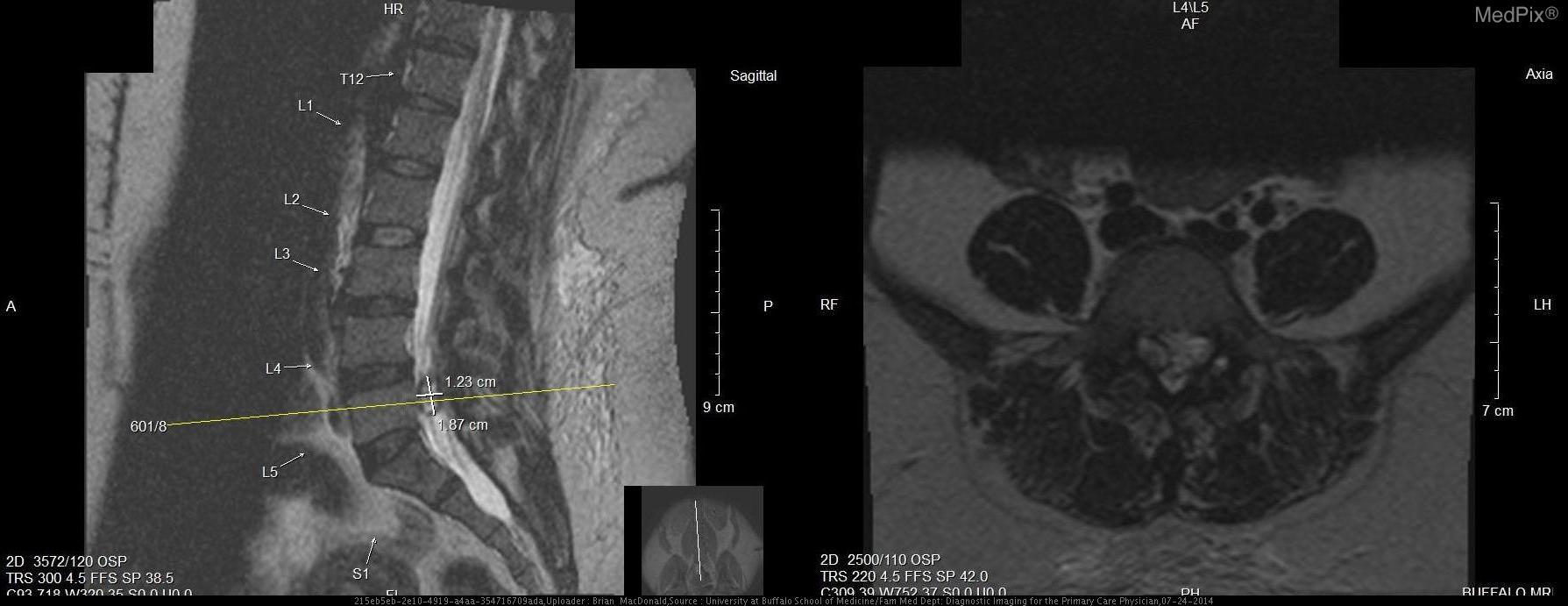
8. МРТ-Т1ВИ, аксиальная проекция:
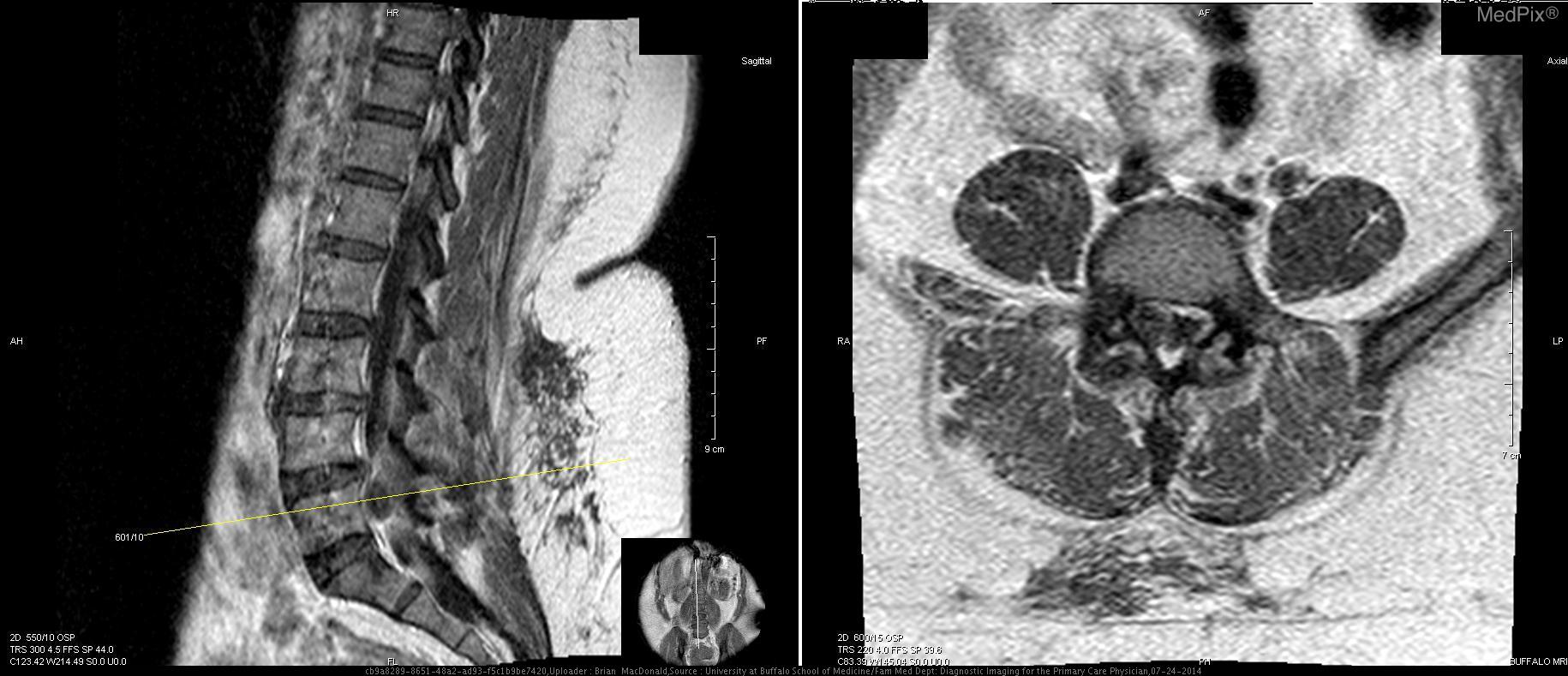
9. МРТ-Т1ВИ, аксиальная проекция:
10. МРТ-Т2ВИ, аксиальная проекция: